Zmiany zwyrodnieniowo-wytwórcze są najczęstszą przyczyną odczuwania bólu w stawie kolanowym, kręgosłupie i stawie biodrowym u osób po 50 roku życia. Choroba zwyrodnieniowa może mieć postać pierwotną lub wtórną. Termin pierwotne oznacza, że dochodzi do nich na skutek zmian w chrząstce stawowej, a przyczyna powstania schorzenia pozostaje nieznana. Uszkodzone pierwotnie chondrocyty (komórki chrzęstne) oraz zmiany w składzie płynu stawowego wywołują sklerotyzację i zaburzenia ukrwienia kości znajdującej się bezpośrednio pod chrząstką. W postaci wtórnej choroby zwyrodnieniowej przyczyna jest znana. Mogą to być następstwa chorób z dzieciństwa, urazów, a w szczególności złamań i zwichnięć stawów lub przyczyna związana jest z inną chorobą pacjenta. Postaciami wtórnymi są zmiany stawowe w reumatoidalnym zapaleniu stawów, dnie moczanowej, cukrzycy i otyłości, łuszczycy, toczniu – mają one podłoże genetyczne. Podobne skutki wywołuje wieloletnie przyjmowanie sterydów.
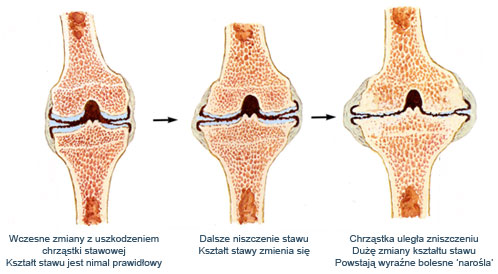
Termin zwyrodnieniowo-wytwórcza oznacza, że z jednej strony część tkanek ulega wytarciu i zniszczeniu, a z drugiej strony walczący z chorobą organizm stara się zastąpić zniszczenia nową tkanką. Nowa tkanka powstaje jednak w nieprawidłowych miejscach i nie ma ani odpowiedniej wytrzymałości ani kształtu. Narasta ona na krawędziach niszczonego stawu pod postacią wyrośli kostno-chrzęstnych, które nazywamy osteofitami.
W trakcie rozwoju choroby zwyrodnieniowej całkowitemu zniszczeniu ulega warstwa poślizgowa stawu a „obnażona” spod chrząstki kość zaczyna trzeć o przeciwległe elementy kostne. Prowadzi to do dalszego zniszczenia i wycierania się stawu, a w konsekwencji do pogrubienia obrysów, nadmiernego wydzielania płynu stawowego, stanu zapalnego i bólu. Choroby zwyrodnieniowej nie można wbrew reklamom telewizyjnym odwrócić a jedynie spowolnić. Duże i zaawansowane uszkodzenia powierzchni chrzęstnych są nieodwracalne i ostatecznie prowadzą do bólu i sztywności.
Diagnostyka
Do ustalenia rozpoznania konieczna jest rozmowa z pacjentem, badanie lekarskie oraz wykonanie badań dodatkowych, czyli najczęściej klasycznych zdjęć rentgenowskich i podstawowych badań krwi. Zdjęcia pozwalają ocenić stopień zaawansowania zmian kostnych, który może być niezależny od dolegliwości bólowych chorego.
Na zdjęciu rentgenowskim widać:
W początkowej fazie leczenie opiera się o stosowanie leków przeciwzapalnych i przeciwbólowych, redukcję wagi ciała, ćwiczenia utrzymujące sprawność i zakres ruchów chorego stawu oraz szeroko pojętą rehabilitację. W leczeniu bólu i sztywności stawów stosowanych jest wiele różnych leków. Do najczęściej stosowanych leków należą środki z grupy niesteroidowych leków przeciwzapalnych (NLPZ), podawane w celu zmniejszenia nasilenia dolegliwości bólowych oraz obrzęków wywołanych zapaleniem stawów.
Możliwe jest na tym etapie poprawienie właściwości ślizgowych płynu stawowego poprzez podanie leków doustnych lub zastrzyków bezpośrednio do stawu. Ten etap leczenia prowadzony jest przez lekarza rodzinnego lub reumatologa.
Zwykle choroba postępuje jednak dalej. Prowadzi to do istotnego ograniczenia sprawności pacjenta. Należy wówczas skonsultować z ortopedą możliwości i wskazania do ewentualnego leczenia operacyjnego. Leczenie operacyjne ma za zadanie zlikwidowanie bólu i przywrócenie poprzedniej sprawności stawu.
Zmiany stawowe w chorobie zwyrodnieniowej
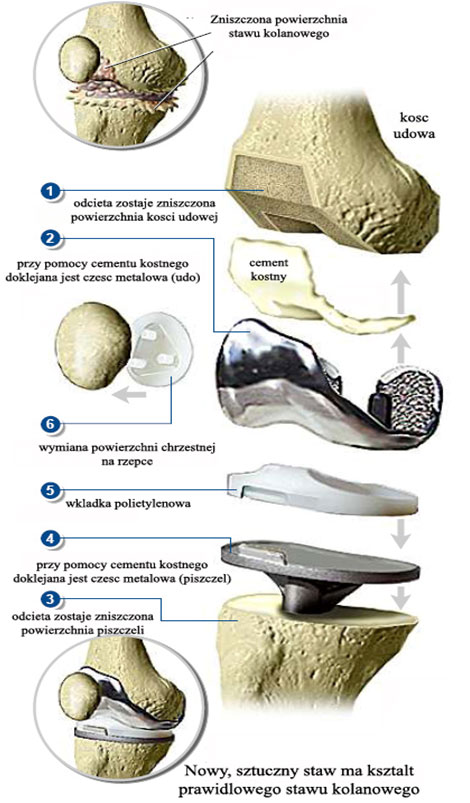
Metalowo-polietylenowa proteza kolana

W wielu przypadkach zniszczenie stawu kolanowego jest na tyle duże, że jego uszkodzone końce powinny zostać wymienione na nowe. Niestety nie dysponujemy „częściami zapasowymi” pochodzącymi od ludzi. Od lat 50-tych XX wieku stosowane są sztuczne stawy kolanowe. Ich konstrukcja oparta jest na połączeniu dwóch metalowych elementów- wykonanych ze specjalnej stali chirurgicznej – odtwarzających kształt zniszczonych końców stawowych. Dla ułatwienia ich wzajemnego przesuwania się podczas zginania i prostowania pomiędzy stalowe powierzchnie sztucznego stawu wprowadzana jest polietylenowa wkładka.
Po założeniu sztucznego stawu ustępują bóle oraz poprawia się oś kończyny i zakres ruchów.
Założenie sztucznego stawu jest standardową procedurą ortopedyczną i wykonywane jest w wielu szpitalach. Ryzyko operacji u osoby ogólnie zdrowej nie jest wysokie, choć sam zabieg jest rozległy. Nie ma obecnie innej skutecznej metody leczenia zaawansowanych zmian zwyrodnieniowych. Trwałość sztucznego stawu uzależniona jest od kilku czynników: zaawansowania zmian w stawie, wagi pacjenta, „wgojenia” się protezy i sposobu jej użytkowania (obciążania). Po założeniu sztucznego stawu pacjent może wrócić do pracy, choć podejmowanie cięższych prac fizycznych ze względu na przyśpieszone tempo zużywania się jego elementów jest niewskazane. Najczęstsze powikłania po operacji to: bezobjawowa zakrzepica żył goleni (ok. 20%), zakażenie stawu (ok. 0,5%) i wczesne zużycie protezy. W warunkach prawidłowych powinna ona służyć pacjentowi około 7-12 lat.
Etapy zabiegu operacyjnego
Po operacji
Siadanie i stawanie możliwe jest zwykle w drugiej dobie po operacji. Tempo rehabilitacji uzależnione jest od powrotu sił pacjenta. W opanowaniu siedzenia ze spuszczonymi nogami i chodzenia pomaga rehabilitant. Pokazuje pierwsze ćwiczenia, uczy jak chodzić przy pomocy 2 lasek. Pacjent będzie z nich korzystał przez około 4-6 tygodni po operacji. Lekarz lub rehabilitant informuje, z jaką siłą można stawać na operowanej nodze. Zwykle pełne obciążanie nogi możliwe jest po 2 tygodniach. Oczekiwana sprawność protezy uzyskiwana jest najczęściej w okresie około 3 miesięcy po zabiegu.